Technologie laser innovante pour la thérapie du glioblastome, au CHU de Lille
Le glioblastome est la tumeur cérébrale primitive maligne la plus fréquente chez l’adulte, avec une incidence de 4/100 000 (20.000 cas/an en Europe) et reste la 3ème cause de décès par cancer chez le jeune adulte (entre 15 et 35 ans). Il s’agit d’une tumeur incurable pour laquelle une survie très limitée est à déplorer (médiane inférieure à 18 mois avec le traitement conventionnel). Aujourd’hui, le traitement de référence s’appuie sur la chirurgie, la radiothérapie cérébrale et la chimiothérapie.
Un déficit neurologique transitoire ou permanent reste le risque principal de la chirurgie ou de la radiothérapie en fonction de la localisation de la tumeur. Des déficits neurologique peuvent survenir en fonction de la localisation de la tumeur, cela peut, par exemple, être une hémiplégie en cas d’atteinte de la zone motrice, des troubles de la vision ou de la parole.
L’optimisation de la chirurgie reste un enjeu significatif afin d’améliorer la survie sans progression et la survie globale. En effet, même en cas de traitement chirurgical satisfaisant, le risque de récidive tumorale est très élevé et le pronostic demeure très péjoratif.
Le développement d’une technique permettant de minimiser le risque chirurgical en associant la chirurgie à une procédure de thérapie peropératoire complémentaire est un enjeu important dans la prise en charge du glioblastome.
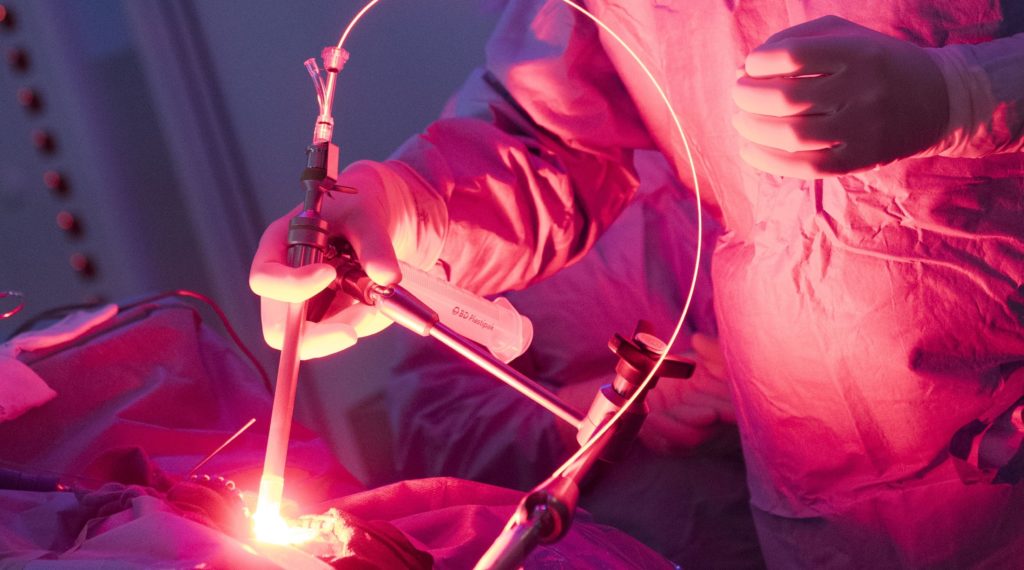
A Lille, l’unité ONCO-THAI 1189 (Inserm, Université de Lille, CHU de Lille) travaille au développement de nouvelles prises en charge grâce à la thérapie photodynamique. Cette technique consiste en l’exposition à une lumière laser de cellules tumorales photosensibilisées par l’administration d’un agent pharmacologique. Lors de l’illumination par un laser, ce photosensibilisateur entraîne la destruction spécifique des cellules tumorales tout en préservant les tissus sains.
Évaluée dans l’étude INDYGO lancé en janvier 2017 par le CHU de Lille et cordonnée par le Pr REYNS en collaboration avec le Pr MORDON et le Dr VERMANDEL, l’association d’un nouveau dispositif d’illumination laser peropératoire à une molécule photosensibilisatrice pour le traitement de glioblastomes nouvellement diagnostiqués est unique au monde.
Même dans le cas d’une chirurgie complète contrôlée par IRM, les tissus sains avoisinants restent envahis par des cellules tumorales éparses et non visibles lors de l’intervention. Ces cellules sont le siège de la récidive. L’idée portée par notre approche est de traiter sélectivement ces cellules résiduelles, en épargnant le tissu cérébral sain.
Le principe repose sur la combinaison d’un agent pharmacologique photosensibilisateur
et une illumination à l’aide d’un laser. Quelques heures après l’administration de la molécule, le photosensibilisateur est intégré spécifiquement au sein des cellules tumorales. L’illumination par une lumière laser pendant la chirurgie entraîne une réaction photochimique responsable de leur destruction tout en épargnant les cellules saines pour lesquelles il n’y a pas d’accumulation du photosensibiliteur.
Un nouveau dispositif médical a été imaginé et développé par les chercheurs de l’unité 1189 – ONCO-THAI pour déposer la juste dose de lumière laser au sein de la cavité opératoire. Ce dispositif permet de s’adapter à la cavité opératoire pour illuminer de façon homogène les parois et ainsi traiter les cellules résiduelles échappant à la chirurgie. Il se compose d’un ballonnet remplissable, d’un guide afin de sécuriser à la fois le dispositif et de faire passer la lumière laser directement dans le cerveau grâce à une fibre optique et d’un laser médical dédié.